Investigadores del Instituto Peruano de Orientación Psicológica, acaban de publicar un estudio titulado “Depresión, estrés postraumático, ansiedad y miedo al COVID-19 en población general y trabajadores de la salud: prevalencia, relación y modelo explicativo en Perú” en BMC Psychiatry, una de las revistas más prestigiosas a nivel mundial sobre salud mental. El estudio fue liderado por investigadores de IPOPS, David Villarreal-Zegarra, Anthony Copez-Lonzoy (autor corresponsal), y Ana L. Vilela-Estrada. Además, contó con la participación de Jeff Huarcaya-Victoria, investigador del Hospital Nacional Guillermo Almenara Irigoyen.
La investigación identificó una alta prevalencia general de síntomas depresivos (16%), ansiedad (11,7%) y estrés postraumático (14,9%) en los participantes evaluados. Además, se halló una mayor prevalencia de síntomas depresivos, ansiosos o de estrés en la población general (28,6%) en comparación con los trabajadores de la salud (17,9%).
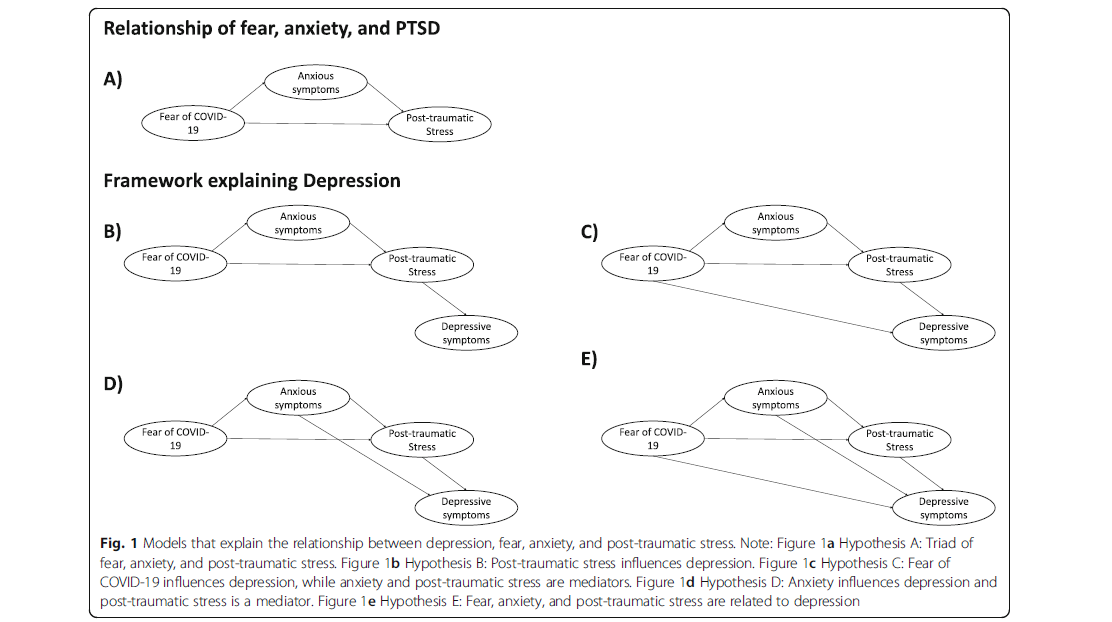
El objetivo central de la investigación fue evaluar modelos que logren explicar la presencia de síntomas depresivos, uno de los problemas de salud mental más discapacitantes. A partir de un conjunto de variables relacionadas como el miedo al COVID-19, síntomas de ansiedad y la respuesta de estrés aguada durante el contexto de pandemia (ver Figura 1).
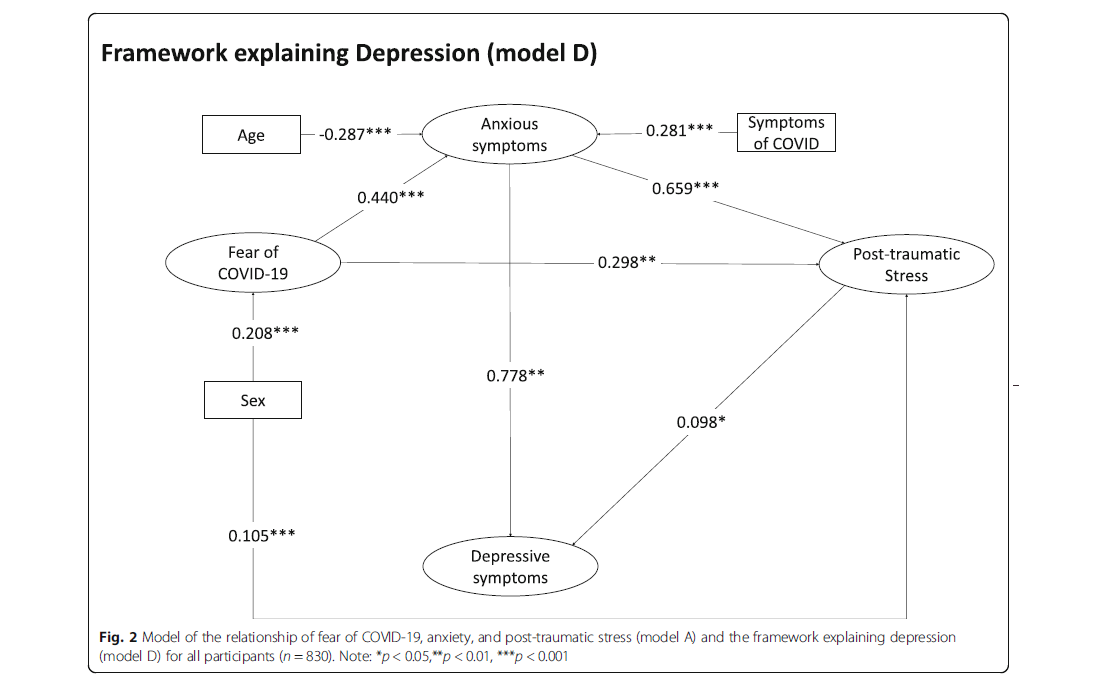
Los investigadores encontraron que esta tríada de miedo-ansiedad-estrés, junto con tres variables adicionales (número de síntomas de COVID-19, edad y sexo), explican más del 71% de los síntomas depresivos en la población general y los trabajadores de la salud. El modelo propuesto (ver Figura 2) nos permite comprender el papel del miedo al COVID-19, la edad y el número de síntomas COVID-19 percibidos en presencia de síntomas de ansiedad. A su vez, se encuentra que los síntomas de ansiedad y el sexo afectan los síntomas del estrés, y todas variables se asocian a su vez con los síntomas depresivos. Además, se encontró que los síntomas de ansiedad son los que más influyen en la aparición de síntomas depresivos, en compasión al estrés. Se identificó que el modelo presenta un comportamiento diferente para la población general y los trabajadores de la salud ya que en este último grupo las variables edad y estrés postraumático no se asocian con síntomas depresivos.
Este estudio plantea tres implicaciones principales para la salud pública y global en Perú y otros países de ingresos bajos y medios con características similares.
- En primer lugar, la alta prevalencia de problemas de salud mental registrada durante la pandemia hace necesario establecer políticas y estrategias nacionales de tamizaje y vigilancia epidemiológica de los componentes de la tríada miedo al COVID-19, ansiedad y estrés postraumático, ya que estos tres elementos predicen la presencia de síntomas depresivos y otros problemas emocionales. El personal sanitario de Perú y de otros países de bajos y medianos ingresos están sobrecargados por la pandemia y se encuentra en un sistema sanitario fragmentado. Se recomienda utilizar herramientas tecnológicas como aplicaciones o sistemas de autoinforme virtuales breves (2 o 4 ítems) para recoger información sobre problemas emocionales (es decir, ansiedad, estrés, miedo o depresión) de la población general y de los trabajadores sanitarios. Estas estrategias han demostrado ser útiles para atender las necesidades de salud mental y derivar a los usuarios con problemas emocionales graves en otros países durante una emergencia pandémica.
- En segundo lugar, se recomienda desarrollar e implementar actividades preventivas centradas en los tres elementos de la tríada (miedo al COVID-19, ansiedad y estrés postraumático). No sólo es necesario atender a las personas que tienen problemas de salud mental moderados o graves (depresión, ansiedad o estrés postraumático), sino también desarrollar estrategias dirigidas a las personas con indicadores de salud mental leves e inespecíficos, como el estrés o el miedo a la COVID-19. Estas estrategias podrían evitar que estos últimos individuos evolucionen a una etapa más avanzada que implique problemas de salud importantes y genere años de vida perdidos por discapacidad.
- En tercer lugar, en Perú y en otros países de bajos y medianos ingresos, la brecha en el tratamiento de problemas de salud mental como la depresión es alta, y se estima que sólo 1 de cada 10 personas que requieren tratamiento lo recibe. Esta brecha puede haber aumentado durante la pandemia, por lo que es necesario orientar las acciones para aumentar el acceso a la atención adecuada. Este modelo puede utilizarse para identificar los casos con un elevado temor a la COVID-19 y facilitar su acceso al sistema de atención sanitaria para que no se produzcan en el futuro casos con mayor gravedad de depresión.
Pueden leer el artículo publicado a texto completo en: https://bmcpsychiatry.biomedcentral.com/articles/10.1186/s12888-021-03456-z
Autores
David Villarreal-Zegarra1,2
Anthony Copez-Lonzoy1,3,4*
Ana L. Vilela-Estrada1,5
Jeff Huarcaya-Victoria6,7
Filiaciones
1 Instituto Peruano de Orientación Psicológica, Lima, Perú.
2 Escuela de Medicina, Universidad César Vallejo, Trujillo, Perú.
3 Unidad de Investigación en Bibliometría, Universidad San Ignacio de Loyola, Lima, Perú.
4 Asociación Peruana de Profesionales de las Adicciones, Lima, Perú.
5 CRONICAS Center of Excellence in Chronic Diseases, Universidad Peruana Cayetano Heredia, Lima, Perú.
6 Departamento de Psiquiatría, Hospital Nacional Guillermo Almenara Irigoyen, Lima, Perú.
7 Departamento Académico de Psiquiatría, Universidad Nacional Mayor de San Marcos, Lima, Perú.
Correspondencia
anthonycopez22@gmail.com; anthonycopez@ipops.pe


