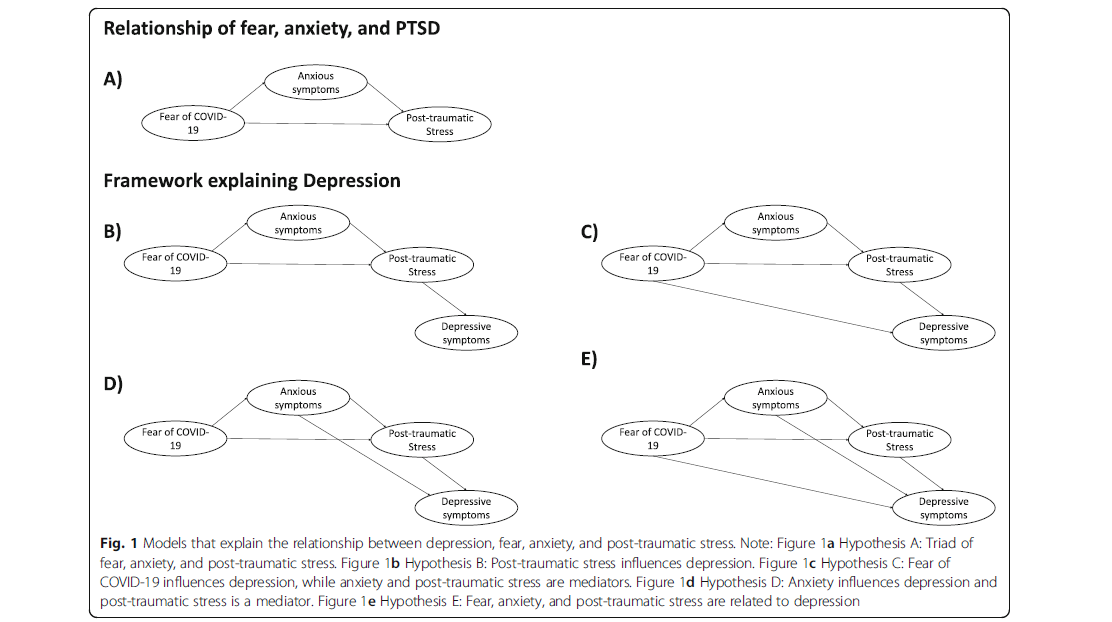
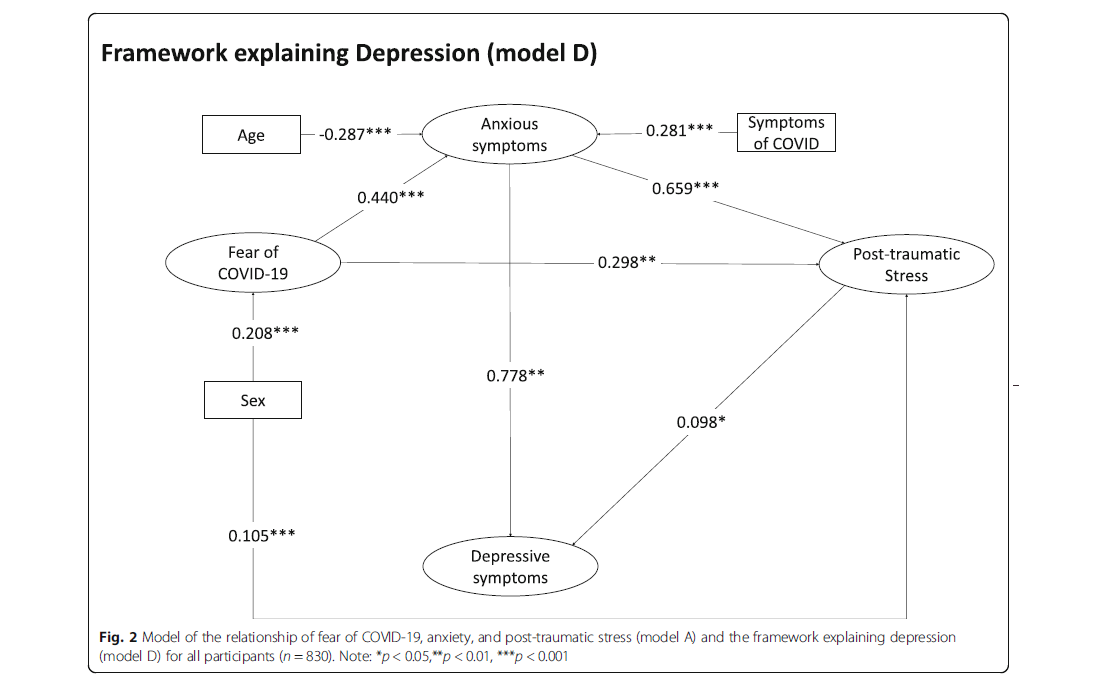
El 24 de septiembre recibimos la noticia de que Roberto Torres Puente, parte del equipo de investigación del Instituto Peruano de Orientación Psicológica (IPOPS), fue elegido como beneficiario de la beca del Grant de entrenamiento TW001140 Training in Infectiuos Diseases in Peru – Time for Implementation research, subvencionado por el prestigioso Centro Fogarty de los Institutos Nacionales de Salud (NIH) de los Estados Unidos.
Gracias al Centro Fogarty, Roberto Torres Puente podrá acceder a una beca para cursar el diplomado en Investigación Clínica en la Universidad Peruana Cayetano Heredia (UPCH) y otros cursos sobre ciencias de la implementación que brinda NIH.
Este logro, permitirá que Roberto siga desarrollándose como investigador dentro de uno de los programas de investigación más prestigiosos del país. Como parte de IPOPS felicitamos esta buena noticia y estamos seguros que sus aprendizajes le permitan desarrollar nuevos proyectos en la línea de investigación de ciencias de implementación y salud mental.

Ganador de la Beca Fogarty
Roberto Torres-Puente
Filiación
Instituto Peruano de Orientación Psicológica, Lima, Perú