Investigadores del Instituto Peruano de Orientación Psicológica (IPOPS), acaban de publicar un estudio titulado “Perfiles de sintomatología depresiva en el Perú: un análisis de 8 años en encuestas de base poblacional” en Journal of Affective Disorders, una prestigiosa revista de salud pública que está indizada en SCOPUS (Q1).
¿Por qué se realizó el estudio?
El trastorno depresivo mayor (MDD, por sus siglas en inglés), una de las enfermedades más comunes en todo el mundo, puede tener hasta 14,528 combinaciones de síntomas diferentes que se ajustan al diagnóstico de MDD. Esto se debe a la «heterogeneidad encubierta» que resulta en que el MDD se evalúa en función de la suma de puntuaciones de gravedad de síntomas dispares, obteniendo una puntuación total. Dependiendo del punto de cohorte de estas puntuaciones totales, los individuos se clasifican como deprimidos o no deprimidos, lo que puede provocar que se pasen por alto importantes diferencias entre individuos deprimidos.
La heterogeneidad sintomática del MDD podría ser tan amplia que dos pacientes diagnosticados con este trastorno pueden no tener ningún síntoma en común. Esto puede generar diferentes perfiles de MDD, cada uno de los cuales se asocia con factores de riesgo específicos y puede ser clínicamente relevante. A pesar del creciente cuerpo de investigación sobre la depresión, comprender la heterogeneidad de los síntomas depresivos y la identificación de factores asociados con diferentes perfiles de síntomas sigue siendo un desafío crítico, y se ha observado una brecha de conocimiento en este campo en países de ingresos bajos y medios como Perú.
Por lo tanto, se realizó un estudio en Perú para comprender los perfiles de síntomas depresivos y los factores asociados a ellos, lo que puede proporcionar información valiosa sobre los grupos de síntomas depresivos en la población general en Perú.
¿Qué encontramos?
Este estudio analiza los perfiles de síntomas depresivos en la población peruana entre 2014 y 2021, utilizando una muestra de 258,432 participantes. Se identificaron 512 posibles combinaciones de síntomas depresivos, pero solo las diez combinaciones más frecuentes tuvieron una prevalencia de al menos el 1% de la población. El análisis de clases latentes determinó que el modelo de tres clases era el más apropiado y se definió el nombre de cada clase según la intensidad de los síntomas depresivos (ausencia de síntomas, síntomas leves y síntomas moderados-graves).
Se encontró una asociación significativa entre la gravedad de los síntomas depresivos y las características sociodemográficas, como género, edad y riqueza. Las mujeres y las personas mayores tenían una mayor probabilidad de pertenecer a una clase con síntomas depresivos más graves, mientras que el mayor índice de riqueza se asociaba con una menor probabilidad de tener síntomas depresivos.
¿Qué implica?
El estudio propone que, aunque los síntomas depresivos pueden agruparse en diferentes combinaciones, en Perú se reduce a un fenómeno que depende principalmente de la intensidad de los síntomas depresivos. Los resultados sugieren que la diferenciación de la depresión no se encuentra en el agrupamiento de síntomas somáticos o afectivos, sino en la intensidad con la que se presentan los síntomas. Se encontraron tres clases de depresión: sin síntomas, síntomas leves y síntomas moderados a graves. Estas clases son consistentes con las categorías establecidas por los puntos de corte sin haber realizado este procedimiento. El estudio concluye que los resultados son similares a otros estudios que también identificaron modelos de tres clases relacionados con la gravedad de los síntomas depresivos.
¿Quiénes realizaron el estudio?
Felicitamos a los investigadores de IPOPS David Villarreal-Zegarra, Sharly Otazú-Alfaro, Piero Segovia-Bacilio, Jackeline García-Serna, C. Mahony Reátegui Rivera por la publicación de este importante estudio. Además, felicitamos al coinvestigador del estudio GJ Meléndez-Torres.
¿Dónde encuentro el estudio?
Pueden leer el estudio completo en inglés en: https://www.sciencedirect.com/science/article/pii/S0165032723005396

Nota: Portada del artículo publicado.
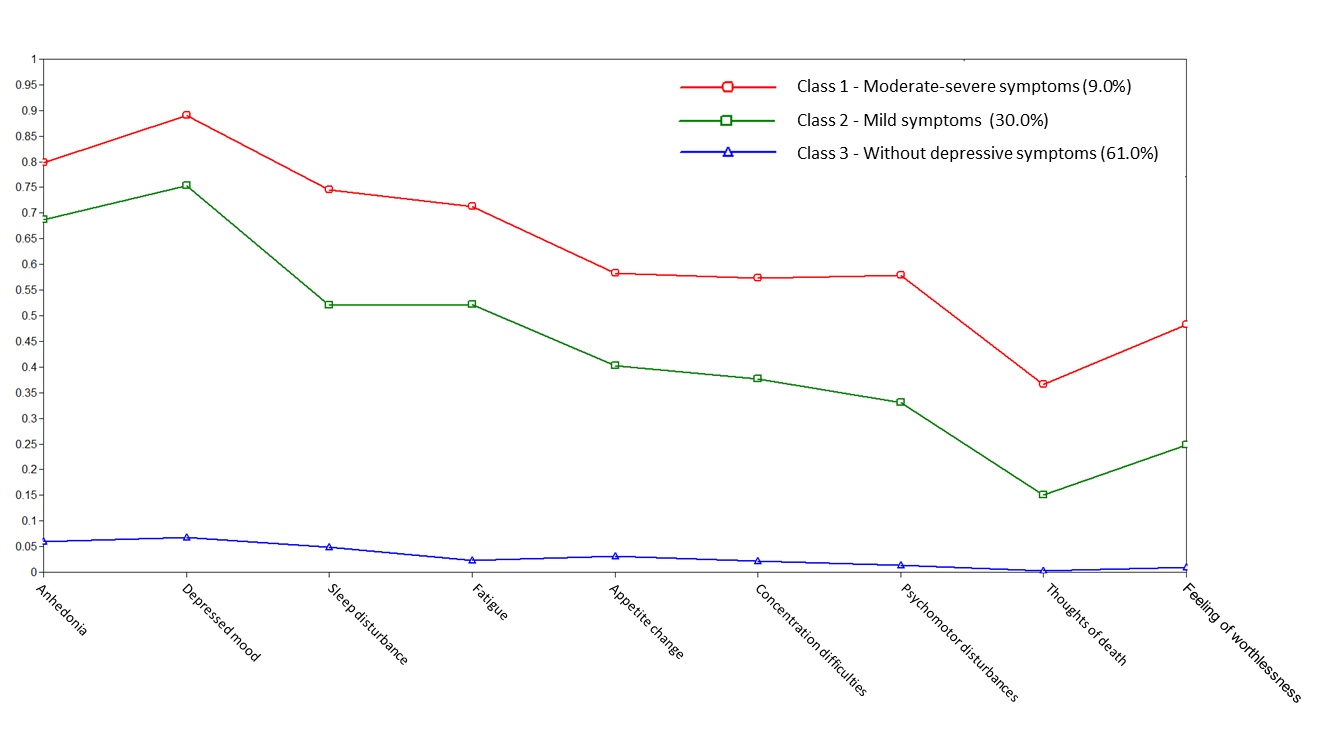
Nota: Perfiles latentes identificados.
Autores
David Villarreal-Zegarra 1,2
Sharly Otazú-Alfaro 1
Piero Segovia-Bacilio 1
Jackeline García-Serna 1
C. Mahony Reategui-Rivera 1,3
G.J. Melendez-Torres 4
Filiaciones
1 Instituto Peruano de Orientación Psicológica, Lima, Peru
2 Escuela de Medicina, Universidad César Vallejo, Trujillo, Peru
3 Unidad de Telesalud, Facultad de Medicina, Universidad Nacional Mayor de San Marcos, Lima, Peru
4 Faculty of Health and Life Sciences, University of Exeter, Exeter, UK
Correspondencia
davidvillarreal@ipops.pe